Las vacunas contra la COVID-19 y el DIH: propiciar la igualdad de acceso en países afectados por conflictos armados
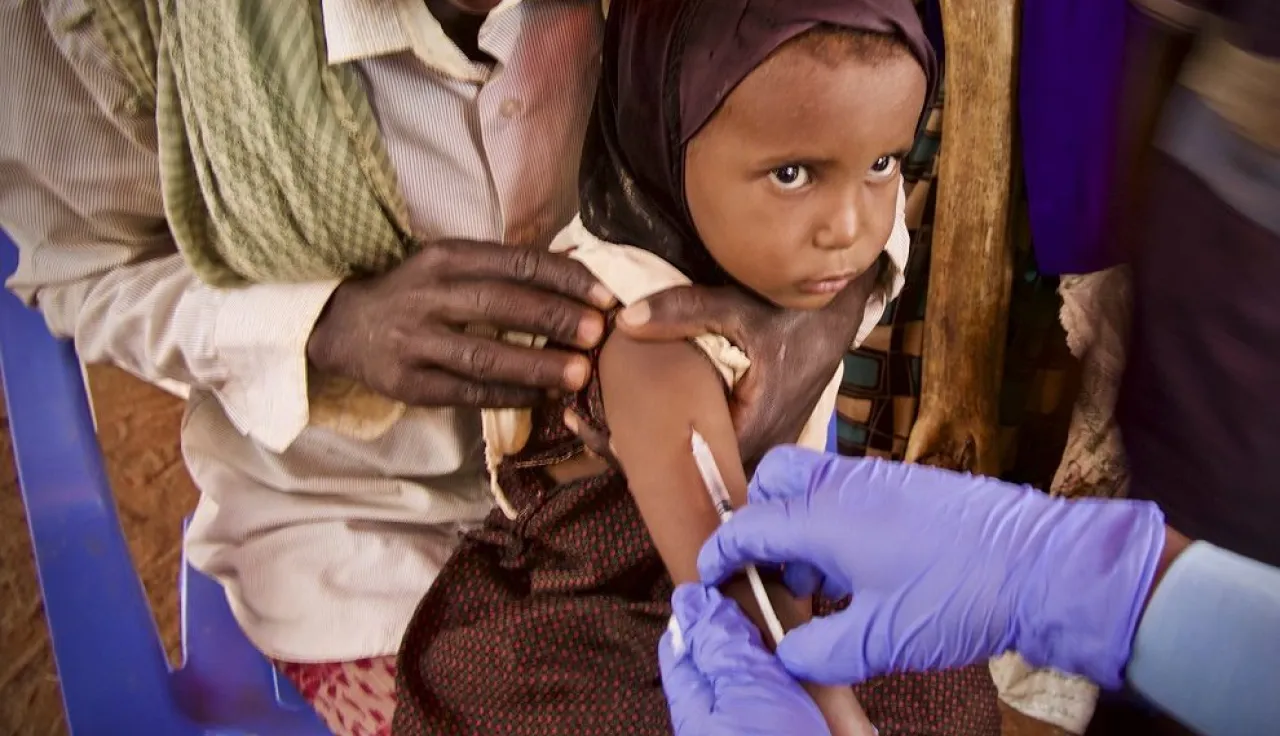
Mientras los países se esfuerzan por contener el avance de la pandemia de COVID-19, la atención mundial se centra en el desarrollo de una vacuna. Si bien el virus en sí afecta a todos por igual, sin distinciones de países ni de personas, el freno a la pandemia supone desafíos específicos en situaciones de conflictos armados.
Una vez que la vacuna esté disponible, ¿cómo podemos lograr que todas las personas —incluso quienes viven en zonas de guerra— tengan igualdad de acceso a este recurso? ¿Cuáles son las obligaciones respecto de los profesionales de la salud y de los establecimientos sanitarios a cargo de administrarla? En esta publicación, Alexander Breitegger, asesor jurídico del CICR, recurre al derecho internacional humanitario (DIH) para orientación en este tema.
Desde hace meses, los investigadores de todo el mundo comenzaron a trabajar desesperadamente para diseñar una vacuna contra la COVID-19. Al momento de escribir estas líneas, la Organización Mundial de la Salud (OMS) lleva contabilizadas más de 170 potenciales vacunas. Es una carrera contrarreloj y todos nos vimos forzados a participar en el juego de la espera.
Cuando haya, finalmente, una vacuna disponible, deberemos aprender de nuestros errores de crisis sanitarias anteriores. Ya hemos visto luchas cargadas de avaricia por acceder a diversas terapias, desde el VIH hasta la gripe H5N1, que dejaban a los países más vulnerables —aquellos asolados por conflictos armados— entre los más rezagados en la lista de espera. También presenciamos de qué manera el miedo, las ideas erróneas y la desconfianza —como sucedió, por ejemplo, durante la epidemia del virus del Ébola— pueden generar estigmatización y violencia contra el personal de salud y sobrecargar los sistemas sanitarios de por sí saturados debido a años de conflictos armados y violencia contra los prestadores de asistencia de salud.
No hay una fórmula para superar estos desafíos. Sin embargo, el derecho internacional humanitario ofrece un importante marco de orientación a las partes en los conflictos armados que no debe desestimarse en los esfuerzos por distribuir y administrar una futura vacuna contra la COVID-19 a fin de procurar que las poblaciones afectadas tengan acceso a ella sin discriminación y de proteger a los profesionales de la salud que la administran.
Asegurar la provisión de vacunas sin discriminación: una obligación jurídica
En términos generales, en virtud del derecho a la salud, los Estados tienen la obligación de adoptar las medidas necesarias para prevenir, tratar y controlar epidemias, y de asegurar la prestación de servicios sanitarios a todas las personas que estén bajo su jurisdicción, sin discriminación alguna, incluso mediante la vacunación contra las principales enfermedades transmisibles.
El derecho internacional humanitario prevé obligaciones específicas para situaciones de conflicto armado, relativas a la prevención de enfermedades transmisibles y de epidemias con respecto a ciertos grupos de personas y en determinadas situaciones. Las normas en materia de detención exigen que las potencias detenedoras protejan la salud y la higiene de los detenidos como parte de las necesidades básicas que deben asegurar a las personas privadas de libertad[1]. Por ejemplo, el artículo 29 del Convenio de Ginebra III establece que las potencias detenedoras deben tomar todas las medidas sanitarias necesarias para prevenir las epidemias en los campamentos de prisioneros de guerra, lo que incluiría la administración de vacunas cuando fuera necesario a fin de prevenir o contener una mayor propagación de enfermedades transmisibles[2].
En el artículo 56 del Convenio de Ginebra IV, por su parte, se establece que, en situaciones de ocupación, las potencias ocupantes tienen el deber de asegurar y mantener la sanidad y la higiene públicas en el territorio ocupado, con la colaboración de las autoridades nacionales y locales. Deben tomar "las medidas profilácticas y preventivas necesarias para combatir la propagación de enfermedades contagiosas y de epidemias". Esas medidas incluyen la distribución de medicamentos y de vacunas, el establecimiento de reservas de insumos médicos —incluidas las vacunas— o el envío de equipos médicos para la administración de vacunas en zonas donde se produjo una epidemia[3].
Estas obligaciones, emanadas del DIH y complementadas por el derecho internacional de los derechos humanos, deben cumplirse sin distinciones desfavorables, es decir, sin distinción alguna por motivos ajenos a consideraciones relativas a la salud. Es posible que, de hecho, las consideraciones con relación a la salud requieran un tratamiento prioritario o incluso diferenciado para garantizar la igualdad de trato de facto[4]. Esto supone priorizar las vacunaciones de la población que puede ser especialmente vulnerable, como las personas mayores, las personas con comorbilidades o los trabajadores de la salud. También requieren que los Estados adopten medidas positivas específicas dirigidas a las personas que tienen dificultades particulares para acceder a los programas de vacunación, como los niños, las personas mayores o las personas con discapacidades.
El personal de salud y los establecimientos sanitarios están amparados por el DIH
Durante la pandemia de COVID-19, muchos trabajadores de la salud y numerosas personas que utilizan sus servicios fueron estigmatizados y, en ocasiones, sufrieron ataques, hostigamiento y amenazas abiertamente por parte de civiles y de portadores de armas.
De conformidad con lo establecido por el derecho internacional humanitario, el personal de salud y los establecimientos sanitarios, así como los transportes sanitarios encargados del traslado, la distribución o la administración de vacunas reciben una protección específica cuando una autoridad competente de una de las partes en el conflicto armado les asigna exclusivamente uno o más fines sanitarios. La protección específica supone lo siguiente: 1) deben ser respetados y protegidos en todo momento (a menos que cometan, o sean utilizados para cometer, actos perjudiciales para el enemigo que vayan más allá de sus funciones humanitarias); 2) tienen derecho a utilizar el emblema de la cruz roja, de la media luna roja o del cristal rojo; y 3) la pérdida de la protección específica solo se hace efectiva a partir del momento en que se incumple una advertencia.
La administración de vacunas como actividad médica protegida
Además de buscar, recoger, transportar, diagnosticar y tratar a los heridos y los enfermos, el DIH reconoce la "prevención de las enfermedades" como fin sanitario[5], que incluye la administración de vacunas, aun cuando se beneficien miembros sanos de la población civil y combatientes, además de los que ya se habían enfermado.
El personal médico civil o militar asignado exclusivamente para administrar vacunas —y para cualquiera de los otros fines sanitarios— goza de una protección específica, al igual que el personal asignado de manera exclusiva para gestionar unidades sanitarias, o bien para coordinar el funcionamiento y la gestión de transportes sanitarios. En lo referido a las unidades sanitarias, el artículo 8 del Protocolo adicional I (PA I) contiene, en su inciso e), una definición que también abarca los "centros e institutos de medicina preventiva", es decir, los centros de atención primaria de la salud que trabajan en la prevención de enfermedades y, sobre todo, los "centros de vacunación"[6] dedicados a la prevención o a la contención de epidemias. Más aún, también se reconoce a los "almacenes de material sanitario" y a los "almacenes de material sanitario y de productos farmacéuticos" de las unidades sanitarias como instalaciones médicas y lugares donde se almacenan insumos médicos, incluidas las vacunas, o que pueden proveer de esos insumos a las instalaciones médicas. Varios expertos sostienen, asimismo, que las instalaciones dedicadas a la investigación, el ensayo y la producción de vacunas pueden considerarse instalaciones médicas[7]. Por último, las aeronaves, las embarcaciones o los vehículos asignados exclusivamente al transporte de personal médico, incluido el personal dedicado a prevenir enfermedades, o de insumos médicos con fines sanitarios preventivos, como las vacunas, deben considerarse transportes sanitarios.
Respetar y proteger al personal médico y los bienes sanitarios
El término "respetar" se refiere a no atacar ni a las personas ni a los bienes que intervienen en las medidas de acceso a las vacunas, así como no amenazar ni acosar a esas personas ni interferir indebidamente en el desempeño de sus funciones. Esta prohibición no impide que las partes en un conflicto armado comprueben, mediante ingresos con armas en instalaciones médicas o verificaciones en puestos de control militares, que esas personas se dedican únicamente a actividades de prevención de enfermedades, como la vacunación, siempre que ese control reduzca al mínimo las interrupciones o demoras de las actividades médicas.
El término "proteger" supone aplicar todas las medidas posibles para facilitar su funcionamiento, como ayudar activamente a asegurar la entrega de insumos médicos, incluidas las vacunas, y evitar que el personal médico y los bienes sanitarios sufran daños. También conlleva adoptar medidas viables para garantizar el respeto hacia el personal médico, incluso por parte de terceros, como miembros de la población civil que puedan atacar o acosar a dicho personal[8].
Las actividades de atención sanitaria ética también están protegidas
Independientemente de si tienen derecho a protección específica como personal médico, ningún miembro del personal de asistencia de salud puede estar obligado a actuar en contra de la ética médica ni ser amenazado, acosado o castigado por llevar adelante actividades sanitarias compatibles con la ética médica, incluidas las relacionadas con la administración de vacunas[9]. La ética médica incluye el uso equitativo de recursos para los mejores servicios de salud disponibles; la prestación de asistencia de salud sin discriminación alguna y siempre que sea posible, con el consentimiento explícito de la persona en cuestión; y el respeto de la confidencialidad médica, salvo que exista una amenaza real e inminente de daño a la persona en cuestión o a terceros. Los profesionales de la salud no podrán ser obligados, por ejemplo, a abstenerse de vacunar a ciertos miembros de las poblaciones afectadas por el hecho de que esas personas tengan algún vínculo con la parte adversaria en un conflicto armado, como tampoco podrán ser castigados por desempeñar su función.
También es importante que el personal de salud no incumpla sus deberes éticos, ya sea revelando públicamente la identidad de las personas vacunadas o de quienes se presume que contrajeron el virus, dado que puede exponer, tanto a las personas vacunadas como a los profesionales de la salud que participan en las vacunaciones, a la violencia por motivo de la estigmatización asociada a la COVID-19.
A los efectos de facilitar un entorno propicio en el que los profesionales de la salud puedan trabajar libres de ataques, amenazas o interferencias con sus deberes éticos, así como de lograr una mejor comprensión de su función y la aceptación de las poblaciones, es importante contar con información fidedigna y disipar las ideas erróneas acerca tanto de las vacunas como de la función del personal médico y de los bienes sanitarios. Durante esta pandemia, una comunicación más proactiva podría contribuir significativamente a contrarrestar la estigmatización de la que son objeto el personal y las instalaciones de salud, y la violencia ejercida contra ambos.
Asegurar el acceso a una vacuna para las personas en los países afectados por conflictos armados
El derecho internacional humanitario debe ser un principio rector para que las poblaciones afectadas accedan, sin discriminación, a una futura vacuna contra la COVID-19 en todo el territorio de los países afectados por conflictos armados. Cuando los Estados afectados por conflictos armados no puedan garantizar las necesidades básicas —incluidas las necesidades médicas— de la población a su cargo en materia de COVID-19, deben expresar su consentimiento a un ofrecimiento por parte de organizaciones humanitarias imparciales para realizar actividades humanitarias, incluidas las asociadas a las vacunaciones, y morigerar las restricciones en la medida de lo posible[10].
Asimismo, el derecho internacional humanitario brinda un marco elaborado para la protección de los profesionales de la salud y de las instalaciones médicas que intervienen en los programas de vacunación. Las partes beligerantes deben abordar efectivamente la estigmatización en torno a la COVID-19 y a quienes participan en la contención de la pandemia como condición previa para que los profesionales de la salud a cargo de las vacunaciones desempeñen sus funciones sin impedimentos indebidos.
Considerando que los países ricos ya están alcanzando acuerdos para una vacuna contra la COVID-19, lo cual podría limitar los insumos, debemos utilizar todas las herramientas con las que contamos para facilitar la igualdad de acceso. En situaciones de conflicto armado, el derecho internacional humanitario es una de las herramientas disponibles para que los habitantes de países afectados por conflictos armados también tengan acceso a una vacuna.
Vea también:
- Rachel Coghlan, Palliative care, COVID-19 and humanitarian action: it's time to talk (Cuidados paliativos, la COVID-19 y la labor humanitaria: es hora de hablar), 2 de julio de 2020 (en inglés).
- Llamamiento a los Gobiernos: deben actuar juntos para poner fin a los ciberataques contra las estructuras sanitarias, 1 de junio de 2020.
- Cordula Droege, La respuesta a la COVID-19 en zonas de conflicto requiere respeto por el derecho internacional humanitario, 29 de abril de 2020.
[1] CG III, art.29; CG IV, art. 85; Protocolo adicional (PA) II, art. 5(1)(b); DIH consuetudinario, norma 121, .
[2] Comentario del CG III (publicado en 2020), art. 29, párr. 2197; Comentario del CG III (publicado en 1960), art. 29, pp. 206-207] (en inglés).
[3] V. también el CG IV, art. 55, para consultar más obligaciones generales de las potencias ocupantes relativas al abastecimiento de productos médicos.
[4] V., p. ej., CG I, art. 12(4); CG III, art. 16; CG IV, art. 27(3).
[5] GC I, art. 24; PA I, art. 8(e); comentarios de las normas 25, 28, 29, DIH consuetudinario.
[6] Comentario del art. 8(e), PA I, párr. 376].
[7] Second Statement on International Law Protections of the Healthcare Sector During Covid-19: Safeguarding Vaccine Research (Segunda declaración de Oxford sobre las protecciones del derecho internacional para el sector de la asistencia de salud durante la pandemia de Covid-19: salvaguardar la investigación sobre vacunas) (en inglés).
[8] V., p. ej., el comentario del art. 19, CG I, párr. 1805.
[9] CG I, art. 18(3); PA I, art. 16; PA II, art. 10 , y comentario asociado, párr. 4687; DIH consuetudinario, norma 26.
[10] V. también, CICR, El DIH establece salvaguardias fundamentales durante las pandemias.
Artículo publicado originalmente en nuestro blog Humanitarian Law & Policy.



